Embolismo graso
RESUMEN
El síndrome de embolia grasa (SEG) es común y potencialmente mortal. Se caracteriza por la liberación de grasa a la circulación sistémica después de un evento traumático o no traumático. Clásicamente se presenta con la tríada de síndrome de insuficiencia respiratoria aguda, alteraciones del estado mental y petequias. El mecanismo fisiopatológico es mecánico y bioquímico-inflamatorio. El diagnóstico del SEG es clínico y se confirma por la presencia de hipoxemia arterial en ausencia de otros trastornos. El tratamiento consiste en medidas generales de apoyo, fijación y estabilización de la fractura, mantenimiento del equilibrio de líquidos y electrolitos, apoyo hemodinámico y ventilatorio. El uso de corticoides es controvertido, pero la evidencia científica actual no recomienda su uso. Si se diagnostica y trata de manera temprana y oportuna el pronóstico es bueno. Se presenta el caso clínico de un paciente que desarrolló SEG traumático haciendo énfasis en el algoritmo diagnóstico y el tratamiento.
Palabras clave. Síndrome de embolia grasa. Fractura de huesoslargos. Petequias.
ABSTRACT
Fat embolism syndrome (FES) is a common and life-threateningclinical syndrome. It is characterized by release of fat droplets intosystemic circulation after a traumatic or non traumatic event. Classically,it presents with the triad of pulmonary distress, mental statuschanges and petechial rash. The pathophysiology involves mechanicaland biochemical mechanisms. The diagnosis of FES is clinicaland supported by clinical-signs of pulmonary, cerebral and cutaneousdysfunction and confirmed by the demonstration of arterialhypoxemia in the absence of other disorders. The treatment of FESconsists of general supportive measures, including splinting, maintenanceof fluid and electrolyte balance, hemodynamic managementand ventilator support. The use of corticosteroids is controversial.If FES is diagnosed and treated early the prognosis is good. Wereport the intensive care diagnosis and management of a patientwho developed traumatic FES.
Key words. Fat embolism syndrome. Long bone fracture. Petechialrash.
INTRODUCCIÓN
El síndrome de embolia grasa (SEG) se ha asociado clásicamente con fractura de huesos largos y pelvis. El embolismo subclínico ocurre en cerca de 100% de estas fracturas y su expresión clínica en 0.5%-3.5%.1 Se caracteriza por la tríada de manifestaciones respiratorias, cutáneas y neurológicas que suelen aparecer desde unas horas hasta tres días después del traumatismo y se pueden presentar incluso en el momento del accidente simulando lesión cerebral aguda.2,3
Se han descrito dos tipos:
- Embolia grasa acompañada o no de manifestaciones clínicas.
- Síndrome de embolia grasa (SEG), que se hace manifiesto clínicamente posterior al trauma o en las primeras 72 h.
El diagnóstico del SEG es clínico y requiere de un alto índice de sospecha, ya que sólo las petequias son patognomónicas.
La etiopatogenia no es completamente conocida. El SEG puede ser debido a la entrada en el torrente sanguíneo venoso de material de la médula ósea con posterior enclavamiento en el lecho vascular pulmonar y/o a la lesión directa de los neumocitos por ácidos grasos librescirculantes y la subsiguiente reacción inflamatoria. El embolismo de material graso a través de un foramen oval permeable es otro posible mecanismo de las manifestaciones sistémicas del SEG.3,4 El objetivo de este trabajo es reportar el caso de un enfermo que desarrolló SEG secundario a fractura de peroné y que fue atendido y diagnosticado en la Unidad de Terapia Intensiva (UTI) de la Fundación Clínica Médica Sur.
CASO CLÍNICO
Masculino de 36 años, previamente sano, ocupación policía. Ingresó posterior a herida por proyectil de arma de fuego en pierna izquierda que condicionó fractura de peroné (Figura 1). Presentó crisis convulsivas tónico-clónicas generalizadas, estado confusional, dificultad respiratoria e hipoxemia, por lo que se ingresó a la UTI. A la exploración física con FC de 130/m, FR de 35/m, PA de 100/60, SatO2 al aire ambiente al 70%, Temperatura de 38 ºC. Con estertores crepitantes e hipoaereación bibasal de predominio izquierdo. Presencia de petequias a nivel conjuntival (Figura 2). En la citometría hemática con trombocitopenia de 150,000/mm3. En la Rx de tórax con infiltrado intersticial bibasal de predominio izquierdo (Figura 3). En la angiotomografía computada de tórax se observó infiltrado intersticial y áreas de condensación de predominio basal y no se observaron coágulos en el sistema arterial pulmonar. La resonancia magnética cerebral con imágenes hiperintensas corticales bilaterales (Figura 4).
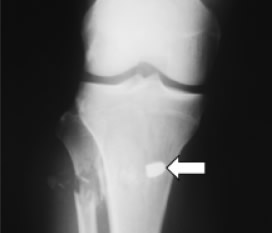
Figura 1. Fractura multifragmentaria del tercio superior de peroné.
Nótese la trayectoria del proyectil de arma de fuego (flecha).
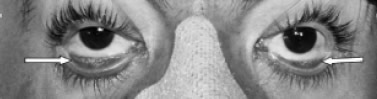
Figura 2. Petequias conjuntivales (flechas).
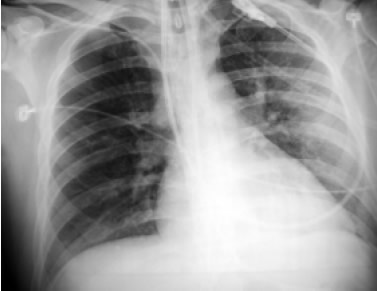
Figura 3. Radiografía de tórax que muestra infiltrado intersticial de predominio izquierdo.
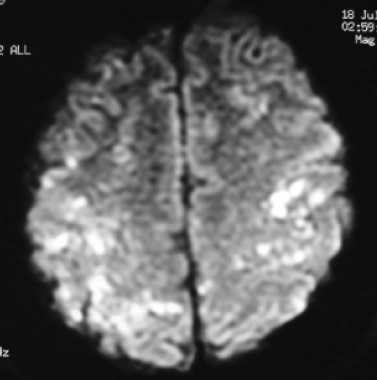
Figura 4. Resonancia magnética nuclear en donde se observan múltiples imágenes hiperintensas compatibles con infartos en ambos hemisferios cerebrales.
Ecocardiograma con dilatación de aurícula derecha, presión pulmonar sistólica de 40 mmHg, con fracción de expulsión de 65%, no se observó foramen oval permeable.Ultrasonido Doppler de extremidades inferiores negativo para trombosis venosa profunda. Se manejó a base de apoyo ventilatorio con ventilación no invasiva con IPAP de 12 cmH2O y EPAP de 8 cmH20, volumen, levosimendan, enoxaparina y fijación externa de la fractura. Con el tratamiento instituido el enfermo mejoró de manera significativa con reversión de la taquicardia e hipotensión, mejoría de la hipoxemia y mejoría del estado cognitivo (Tabla 1).
Tabla 1. Evolución clínica.

PAM: tensión arterial media. FC: frecuencia cardiaca. CPK: creatinfosfoquinasa. mmHg: milímetros de mercurio. oC: grados Celsius.
mmol/L: milimoles por litro. mg/dL: miligramos por decilitro. ng/L: nanogramos por litro.
DISCUSIÓN
El SEG es secundario generalmente a fracturas de huesos largos y pelvis. La presentación clásica consiste en un intervalo de tiempo variable de la presentación de la fractura habitualmente asintomático a la expresión clínica caracterizada por deterioro respiratorio y neurológico, a las que se agregan alteraciones en la coagulación caracterizadas fundamentalmente por trombocitopenia y la presencia de petequias en conjuntiva, axilas y cara anterior del tórax. Existen varios mecanismos fisiopatogénicos, el más aceptado es el de tipo mecánico, en el cual los émbolos grasos son atrapados en el lecho vascular; en un lapso de 12 a 24 h, éstos se degradan en ácidos grasos que progresivamente llevan a lesión química del endotelio, hemorragia, fuga de líquido y reacción inflamatoria.4
Los tres criterios diagnósticos mayores para el diagnóstico de SEG de acuerdo con Gurd5 son: Insuficiencia respiratoria, disfunción cerebral y petequias. Otras manifestaciones descritas son taquicardia, fiebre, émbolos grasos visibles en fondo de ojo, anemia, trombocitopenia súbita y lipiduria. La disfunción pulmonar está siempre presente y puede variar desde alteraciones subclínicas a insuficiencia respiratoria grave.6-8
En una recopilación de cuatro series, la fiebre estuvo presente en 76% de los casos, la disfunción cerebral en 66%, el exantema petequial en 50%, la anemia en 95% y la trombocitopenia en 43%.2 Un recuento superior a 15% de células del lavado broncoalveolar con grasas neutras, demostrado con tinciones específicas, puede ayudar en la identificación de este síndrome, aunque este hallazgo puede estar presente en otras patologías pulmonares, como la neumonía por aspiración.9 El paciente presentó los tres criterios mayores de Gurd, además de taquicardia, fiebre y anemia y trombocitopenia súbitas. No presentó lipiduria, que está ausente hasta en 50% de los casos de SEG, y no se realizó lavado broncoalveolar, debido a que no requirió de intubación orotraqueal por una buena respuesta a la ventilación no invasiva.
Los traumatismos son la causa más frecuente del SEG. Entre 0.5-2% de pacientes con fracturas de huesos largos aislado y 5-11% de los traumatizados con fracturas múltiples de huesos largos y pelvis desarrollan SEG. Los factores de riesgo para desarrollar el SEG son estado de choque, lesiones viscerales asociadas y retraso en la inmovilización y fijación quirúrgica de las fracturas. No se ha demostrado que la complejidad de las fracturas facilite el desarrollo de un cuadro clínico más grave de SEG.10
En relación con el diagnóstico por imagen es importante mencionar que un alto porcentaje de los pacientes con SEG presentan alteraciones en la radiografía de tórax en las primeras 72 h posteriores al traumatismo.11 Los hallazgos son inespecíficos y suelen corresponder a edema pulmonar e infiltrado pulmonar difuso. La TAC cerebral puede mostrar signos sugerentes de embolia grasa como focos de hipodensidad o infartos hemorrágicos localizados, pero en la mayoría de las ocasiones suele ser normal. Los hallazgos de la IRM del enfermo son similares a los descritos en otros artículos, consistiendo en múltiples lesiones hiperintensas en secuencias con TR largo distribuidos predominantemente en la sustancia blanca.12 El número de lesiones se correlaciona con la escala de coma de Glasgow. La restricción de la difusión evidencia el edema citotóxico que permite el diagnóstico precoz, previo a la aparición del edema vasogénico. Estas lesiones son secundarias a la ruptura de la barrera hematoencefálica, probablemente explicada por el efecto químico directo de los ácidos grasos.
El pronóstico es grave en 10-20% de los casos y fatal en 5-10%. Los signos de mal pronóstico son la presencia de coma, síndrome de insuficiencia respiratoria progresiva, neumonía e insuficiencia cardiaca.13,14
No existe tratamiento específico del embolismo graso. La actuación médica debe enfocarse a su prevención, que se basa en la corrección temprana y oportuna de la insuficiencia cardiorrespiratoria y la fijación de las fracturas. El tratamiento incluye la administración de oxígeno y, cuando sea preciso, ventilación mecánica u otras medidas de soporte de órganos. Se han ensayado sin éxito diversos tratamientos, incluyendo los corticoides. La medida profiláctica más efectiva es la reducción y fijación temprana de las fracturas. Es importante mantener el volumen intravascular porque el estado de choque puede exacerbar la lesión pulmonar causada por el síndrome de embolia grasa. La albúmina se ha recomendado para el volumen de reanimación agregada a soluciones electrolíticas balanceadas porque no sólo restaura el volumen sanguíneo sino que liga a los ácidos grasos y puede disminuir la extensión de la lesión pulmonar. Puede requerirse ventilación mecánica y presión positiva al final de la espiración (PPFE) para mantener la oxigenación arterial y de inotrópicos para apoyar la funciónventricular derecha.15,16
CONCLUSIONES
La embolia grasa se presenta en un elevado porcentaje de enfermos con fracturas de huesos largos, pero sólo un bajo porcentaje desarrolla el síndrome de embolia grasa caracterizado por la triada de petequias, lesión pulmonar aguda y disfunción neurológica. Su incidencia varía de uno al 29% y debe de tenerse un elevado índice de sospecha para hacer un diagnóstico y tratamiento temprano y oportuno con el objetivo de disminuir la morbimortalidadasociada a este síndrome.
ABREVIATURAS
• SEG: síndrome de embolia grasa.
• FC: frecuencia cardiaca.
• FR: frecuencia respiratoria.
• PA: presión arterial.
• IPAP: inspiratory positive airway pressure.
• EPAP: expiratory positive airway pressure.
• IRM: imagen por resonancia magnética.
• TR: tiempo de repetición.
• PPFE: pleuroparenchymal fibroelastosis.
REFERENCIAS
- Johnson MJ, Lucas GL. Fat embolism syndrome. Orthopedics 1996; 19: 41-7.
- McDermott ID, Culpan P, Clancy M, Dooley JF. Rehydration in the prevention of fat embolism syndrome. Injury 2002; 33: 757-9.
- Pell ACH, Hughes D, Keating J, Christie J, Busuttil A, Sutherland GR. Fulminating fat embolism syndrome caused by paradoxical embolism through a patent foramen ovale. N Engl J Med 1993; 329: 926-9.
- Parisi DM, Koval K, Egol K. Fat Embolism Syndrome. Am J Orthop 2002; 31: 507-12.
- Gurd AR, Wilson IR. The fat embolism syndrome. J Bone Joint Surg 1974; 56: 408-16.
- Ganong RB. Fat emboli syndrome in isolated fractures of tibia and femur. Clin Orthop 1993; 291: 208-14.
- Vendrinne JM, Guilleaume C, Gagnieu MC, Gratadour P, Fleuret C, Motin J. Bronchoalveolar lavage in trauma patients for diagnosis of fat embolism syndrome. Chest 1992; 102: 1323-7.
- Guenter CA, Braun TE. Fat embolism syndrome. Changing prognosis. Chest 1981; 79: 143-5.
- Ochoa GF, Saralegui RI. Síndrome de embolia grasa. Emergencias 1998; 10: 124-34.
- Estébe JP. From fat emboli to fat embolism. Ann Fr Anaesth Reanim 1997; 16: 138-51.
- Muangman N, Stern EJ, Bulger EM, Jurkovich GJ, Mann FA. Chest radiographic evolution in fat embolism syndrome. J Med Assoc Thai 2005; 88: 1854-60.
- Simon AD, Ulmer JL, Strottmann JM. Contrast-enhanced MR imaging of cerebral fat embolism: case report and review of the literature. Am J Neuroradiol 2003; 24: 97-101.
- Guenter CA, Braun TE. Fat embolism syndrome. Changing prognosis. Chest 1981; 79: 143-5.
- Richards RR. Fat embolism syndrome. Can J Surg 1997; 40: 334-9.
- Habashi NM, Andrews PL, Scalea TM. Therapeutic aspects of fat embolism syndrome. Injury 2006; 37: 68-73.
- Shaikh N. Emergency management of fat embolism syndrome. J Emerg Trauma Shock 2009; 2: 29-33.

